Bạn tưởng rằng vi khuẩn chỉ có thể tấn công bề mặt da khi có vết thương hở, tuy nhiên trên thực tế chúng có thể xâm nhập vào cả các mô mềm bên dưới da gây viêm cấp tính. Tình trạng này được gọi là nhiễm khuẩn da mô mềm. Hãy cùng chúng tôi tìm hiểu rõ hơn về nguyên nhân, triệu chứng và phương pháp điều trị nhiễm khuẩn da mô mềm qua bài viết dưới đây.
Mục lục
- 1. Nhiễm khuẩn da mô mềm là gì?
- 2. Phân loại nhiễm khuẩn da và mô mềm
- 3. Nguyên nhân gây nhiễm khuẩn da mô mềm
- 3. Điều kiện thuận lợi gây nhiễm khuẩn da mô mềm
- 4. Triệu chứng nhiễm khuẩn da, mô mềm
- 5. Nhiễm khuẩn da mô mềm có nguy hiểm không?
- 6. Chẩn đoán nhiễm khuẩn da mô mềm
- 7. Điều trị nhiễm khuẩn da mô mềm như thế nào?
- 8. Hướng dẫn các bước chăm sóc vết thương tránh nhiễm khuẩn
- 9. Theo dõi quá trình điều trị nhiễm khuẩn da mô mềm
- Kết luận
1. Nhiễm khuẩn da mô mềm là gì?

Trong y học, mô mềm bao gồm các cơ xương, mô mỡ, hệ mạch máu và thần kinh ngoại biên, chúng có tác dụng liên kết, hỗ trợ bao bọc các cơ quan và cấu trúc trong cơ thể. Da và các mô mềm dưới da giúp bảo vệ cơ thể khỏi sự xâm nhập của các yếu tố bên ngoài môi trường. Thông thường trên bề mặt da chúng ta luôn có một hệ sinh vật ký sinh. Chúng sẽ hoàn toàn vô hại cho đến khi bạn vô tình có một vết thương hở. Lúc này đây là điều kiện thuận lợi cho vi khuẩn ký sinh trên da như liên cầu, tụ cầu,… tấn công vào bên dưới da và các mô mềm gây viêm nhiễm cấp tính. Tình trạng này được gọi tắt là nhiễm khuẩn da mô mềm.
Tùy thuộc vào mức độ nghiêm trọng và nguyên nhân gây bệnh mà nhiễm khuẩn da mô mềm sẽ có những biểu hiện khác nhau. Xong hầu hết phần lớn bệnh nhân sẽ cảm thấy đau rát và nóng đỏ ở vùng da bị tổn thương. Nếu không điều trị kịp thời, tình trạng này có thể lây lan nhanh chóng. Trong tổng số các ca bệnh nhân bị nhiễm khuẩn da và mô mềm có đến 29% trường hợp cần nhập viện để điều trị.
☛ Bài viết liên quan: Nhiễm trùng vết thương: tất tần tật những điều cần biết!
2. Phân loại nhiễm khuẩn da và mô mềm
Nhiễm trùng da và mô mềm có nhiều loại khác nhau căn cứ vào vị trí, mức độ nguy hiểm cửu vết nhiễm khuẩn. Tuy nhiên, dựa theo Hiệp hội bệnh truyền nhiễm Hoa Kỳ (IDSA), nhiễm khuẩn da và mô mềm sẽ được phân thành 5 loại cụ thể là:
- Nhiễm khuẩn liên quan đến suy giảm chức năng hệ thống miễn dịch và phẫu thuật
- Nhiễm khuẩn liên quan đến vết đốt côn trùng hoặc vết cắn của động vật
- Nhiễm khuẩn đơn giản: Điển hình là viêm mô tế bào, viêm quầng, chốc,…
- Nhiễm khuẩn ở bề mặt da
- Nhiễm khuẩn hoại tử
3. Nguyên nhân gây nhiễm khuẩn da mô mềm
Nguyên nhân gây nhiễm khuẩn da mô mềm là do các loại vi khuẩn tấn công. Cụ thể, tùy vào các loại tổn thương ở các cấu trúc da và mô mềm mà vi khuẩn gây bệnh sẽ khác nhau như:
Thượng bì: là lớp nằm ngoài cùng trong ba lớp cấu tạo nên da ( biểu bì,trung bì, hạ bì), có tác dụng như một hàng rào bảo vệ ngăn ngừa nhiễm trùng các mầm bệnh từ bên ngoài môi trường. Thông thường các bệnh nhiễm khuẩn như thủy đậu hay sởi rất dễ xảy ra ở lớp thượng bì. Bệnh gây ra bởi virus Measles và virus Varicella zoster.
Lớp keratin: hay lớp sừng là loại protein có cấu trúc dạng sợi. Lớp keratin là thành phần cấu tạo chính của móng tay và tóc. Vì là lớp sừng nên lớp keratin rất dễ bị nhiễm nấm do vi nhóm vi khuẩn Epidermophyton, Microsporum và Trichophyton gây ra.
Biểu bì: là lớp ngoài cùng của da. Mặc dù có chức năng bảo vệ cơ thể chống lại sự xâm nhập của vi khuẩn xong chúng vẫn bị tấn công bởi vi khuẩn Staphylococus aureus để gây ra loại nhiễm khuẩn điển hình là chốc lở và loét.
Hạ bì: nằm giữa biểu bì và mô dưới da. Hạ bì bao gồm các collagen liên kết với nhau giúp làn da được khỏe mạnh. Do đó, ta thường thấy loại nhiễm khuẩn như viêm quầng xảy ra ở lớp hạ bì do vi khuẩn Strep pyogenes tấn công.
Tuyến bã: là các tuyến ngoại tiết siêu nhỏ trong da tiết ra một chất nhờn hoặc sáp. Ở tuổi dậy thì khi tuyến bã hoạt động mạnh kết hợp với vi khuẩn Propionibacterium acnes sẽ rất dế hình thành mụn trứng trứng cá, mụn viêm trên da mặt – vùng da tiết nhiều bã nhờn.
Nang lông: có tác dụng điều chỉnh sự phát triển của lông. Cũng giống như tuyến bã, tuyến nang lông rất dễ bị bít tắc hoặc do vi khuẩn Staphylococus aureus tấn công gây nên tình trạng mụn nhọt hoặc viêm nang lông.
Mô mỡ dưới da: có thể ở trong nội tạng, cơ bắp, tủy xương. Các mô mỡ này có thể bị tấn công bởi liên câu tan huyết nhóm β (vi khuẩn trong máu) gây ra viêm mô tế bào.
Lớp cơ : Ở lớp cơ có thể xảy ra như viêm cơ hay hoại tử cơ. Tình trạng nhiễm khuẩn này gây ra bởi nhóm vi khuẩn S.aureus và C.perfringens
3. Điều kiện thuận lợi gây nhiễm khuẩn da mô mềm
Không phải tự nhiên da hay mô mềm trong cơ thể đang khỏe mạnh lại bị vi khuẩn tấn công. Tình trạng nhiễm khuẩn da mô mềm chỉ xảy ra khi vi khuẩn gặp một số điều kiện thuận lợi nhất định để tấn công như:
Vết thương hở trên da

Khi trên da có các vết thương hở do phẫu thuật (vết mổ, kim tiêm,…); những vết do động vật cắt, côn trùng đốt; chấn thương gây dập, nứt mô mềm dưới da hay vết rách, đâm xuyên gây ra bởi các vật sắc nhọn như dao, kéo,… Các trường hợp này đều tạo điều kiện thuận lợi cho vi khuẩn xâm nhập vào da và các mô mềm dưới da gây nhiễm khuẩn.
Sức đề kháng yếu
Sức đề kháng yếu khiến cơ địa dễ bị nhiễm khuẩn chính là điều kiện thuận lợi là phát sinh nhiễm khuẩn da, mô mềm.
Những đối tượng thường có sức đề kháng yếu bao gồm:
- Bệnh nhân bị HIV
- Mắc bệnh tự miễn
- Bệnh đái tháo đường
- Ung thư
- Người có thể trạng suy kiệt
- Người già
- Điều trị kéo dài với thuốc ức chế miễn dịch…
Tổn thương da
Một số tình trạng da làm tăng nguy cơ nhiễm khuẩn da và mô mềm như: Viêm da cơ địa, hăm da, nấm, loét tì đè, viêm tắc tĩnh mạch, viêm tắc bạch huyết,…
4. Triệu chứng nhiễm khuẩn da, mô mềm
Tùy thuộc vào mức độ nghiêm trọng của tình trạng nhiễm khuẩn thì cho ra các triệu chứng khác nhau. Dưới đây là 2 nhóm triệu chứng giúp bạn có thể nhận biết nhiễm khuẩn da mô mềm một cách dễ dàng.
Triệu chứng tại chỗ
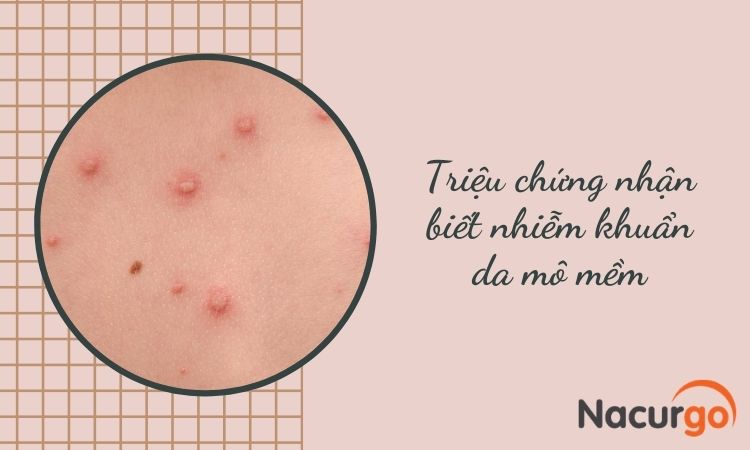
Đối với tổn thương nhẹ
- Phù nề và nóng nhẹ ở khu vực bị tổn thương.
- Xuất hiện các cơn ngứa rát khó chịu.
- Xuất hiện các mảng hồng ban trên da.
- Trên các mảng hồng ban có thể nổi mụn mủ, mụn nhọt hay mụn bọng nước nhỏ.
- Mụn nước sau khi vỡ sẽ đóng thành vảy rồi bong tróc
Đối với tổn thương nặng và sâu
Với những vết thương hở nặng và sâu không được chăm sóc cẩn thận có thể gây ra viêm mô tế bào, thậm chí là hoại tử. Đây là những tình trạng nhiễm khuẩn nghiêm trọng, kèm theo đó là những biểu hiện như:
- Ranh giới giữa vùng da bị bị tổn thương với vùng da lành rất khó để phân biệt.
- Vùng da bị tổn thương có biểu hiện sưng đỏ, sờ vào sẽ thấy nóng, kèm theo đó là cảm giác đau.
- Nổi mụn nước. Mụn nước có thể nổi riêng lẻ hoặc mọc thành cụm có diện tích rộng
- Khi mụn nước vỡ, tổn thương cơ thể sâu và nghiêm trọng hơn, ngoài ra tình trạng nhiễm khuẩn cũng có xu hướng lan rộng khi mụn nước vỡ
- Có thể xuất hiện tình trạng rối loạn chức năng tại khu vực bị ảnh hưởng, điều này phụ thuộc vào mức độ nghiêm trọng của tình trạng nhiễm khuẩn.
Triệu chứng toàn thân
Một số triệu chứng toàn thân có thể khiến bạn dễ dàng nhầm lẫn với một số bệnh khác. Do đó, bạn cần lưu ý khi có những biểu hiện như
- Sốt cao, thân nhiệt có thể tăng trên 40 độ, đôi khi thấp hơn 35 độ
- Hạ huyết áp
- Tim đập nhanh.
- Tâm trạng thay đổi thất thường, dễ nổi nóng, thường xuyên cáu gắt.
- Nhiễm khuẩn da, mô mềm gây ra những cơn đau, chúng có thể tiến triển thành xơ hóa cơ, viêm cơ hoại tử nếu như không được chữa trị kịp thời. Lúc này các cơn đau sẽ trở nên dữ dội hơn nhiều lần.
- Nhiễm khuẩn từ 1 vết thương nhỏ có thể hình thành vết loét và lây sang nhiều vùng da khác.
- Nếu diễn biến xấu hơn, hoại tử lớp hạ bì dạng bullae có thể xảy ra. Trong thời gian đầu, dưới da xuất hiện chất lỏng trong suốt, sau đó kèm theo máu.
- Trường hợp nhiễm khuẩn nặng và muộn, da có thể mất cảm giác khiến cho người bệnh bị tê da, xấu hơn là có các biểu hiện thở nhanh, huyết áp tụt, mạch nhanh – đây là những dấu hiệu của tình trạng nhiễm độc.
- Tình trạng nhiễm độc nặng sẽ còn diễn biến nặng với các hội chứng như: suy hô hấp, trụy tim mạch, sốc.
5. Nhiễm khuẩn da mô mềm có nguy hiểm không?
Nhiễm khuẩn da mô mềm được đánh giá là nguy hiểm nếu không được phát hiện và chữa trị kịp thời. Tốt nhất, người bệnh cần được thăm khám và điều trị y tế càng sớm càng tốt, tránh những biến chứng nguy hiểm, làm tăng khả năng thành công khi chữa trị.
Ban đầu, khi tình trạng nhiễm khuẩn mới bắt đầu, người bệnh có thể kiểm soát tốt bằng thuốc hoặc những biện pháp chăm sóc ngoài da khác. Tuy nhiên, nếu không sớm kiểm soát, bệnh có thể chuyển từ nhiễm khuẩn dạng nhẹ thành nhiễm khuẩn dạng nặng, kèm theo những biến chứng đe dọa đến tính mạng của người bệnh như:
- Viêm mô tế bào
- Hoại tử
- Nhiễm trùng huyết
- Nhiễm độc toàn thân triệu chứng từ nhẹ đến nặng
6. Chẩn đoán nhiễm khuẩn da mô mềm
Trước khi tiến hành điều trị, bác sĩ sẽ yêu cầu người bệnh làm một vài kiểm tra, xét nghiệm để chẩn đoán tình trạng bệnh. Bởi chỉ dựa trên triệu chứng thì rất khó để xác định người bệnh có phải bị nhiễm khuẩn hay không do triệu chứng của bệnh dễ nhầm lẫn với các bệnh khác.
Dưới đây là một số biện pháp giúp chẩn đoán nhiễm khuẩn da mô mềm
Chẩn đoán lâm sàng
Bác sĩ sẽ hỏi về tiểu sử các bệnh ngoài da, chấn thương của người bệnh, sau đó sẽ kiểm tra các triệu chứng:
- Kiểm tra triệu chứng và những tổn thương ngoài da, xác định kích thước và dạng của tổn thương, từ đó tìm ra vi khuẩn gây bệnh.
- Kiểm tra các biểu hiện đau, sưng và viêm ở vùng da bị tổn thương
- Theo dõi và đo thân nhiệt thường xuyên
- Kiểm tra nhịp tim, mạch đập và huyết áp của bệnh nhân
- Kiểm tra triệu chứng toàn thân, dấu hiệu nhiễm độc toàn thân và cả các hội chứng nhiễm độc nặng
Chẩn đoán cận lâm sàng
Một số biện pháp chẩn đoán cận lâm sàng hay được bác sĩ yêu cầu thực hiện như:
- Xét nghiệm máu: Xét nghiệm máu dùng để kiểm tra tốc độ lắng máu, số lượng bạch cầu. Từ đó xác định tình trạng và loại vi khuẩn gây nhiễm khuẩn da và mô mềm.
- Siêu âm: Phương pháp siêu âm cho ra kết quả hình ảnh giúp kiểm tra tình trạng viêm và ổ áp xe ( nếu có). Đồng thời, từ hình ảnh bác sĩ cũng xác định được số lượng và kích thước ổ áp xe ở cơ, mô mềm và tổ chức dưới da.
- Cấy máu định danh vi khuẩn: Phương pháp chẩn đoán này thường được chỉ định cho những bệnh nhân có nghi ngờ hoặc đã xác định được tình trạng nhiễm khuẩn để tìm kiếm vi khuẩn gây bệnh.
- Vi trùng học: Lấy mẫu bệnh phẩm (mủ hoặc dịch tiết và máu từ vết thương) sau đó nuôi cấy và thực hiện kháng sinh đồ để tìm kiếm vi khuẩn và hướng điều trị.
- Chụp cộng hưởng từ (MRI) hoặc CT-scanner: Hai phương pháp chẩn đoán này có kết quả là hình ảnh chi tiết về tổ chức dưới da, cơ và xương, giúp bác sĩ kiểm tra và xác định ổ áp xe (nếu có). Từ đó, bác sĩ sẽ phân biệt tình trạng nhiễm khuẩn mô mềm thông thường với tình trạng hoại tử cơ do vi khuẩn kỵ khí và viêm tủy xương.
7. Điều trị nhiễm khuẩn da mô mềm như thế nào?
Tùy vào tình trạng nhiễm khuẩn cũng như sức khỏe của người bệnh mà bác sĩ sẽ đưa ra những phương pháp điều trị phù hợp. Tất cả những phương pháp mà bác sĩ đưa ra đều đáp ứng nguyên tắc điều trị là loại bỏ tình trạng nhiễm khuẩn bằng kháng sinh và chăm sóc vết thương, sau đó phòng ngừa tình trạng nhiễm khuẩn tái phát.
Dưới đây liệt kê các phương pháp điều trị nhiễm khuẩn da mô mềm thường được sử dụng là:
Sử dụng thuốc kháng sinh

Vì vết thương đã bị nhiễm khuẩn nên việc sử dụng thuốc kháng sinh để điều trị được xem như 1 phương pháp điều trị chính. Tùy vào mức độ tổn thương của da và mô mềm mà bác sĩ sẽ yêu cầu sử dụng thuốc kháng sinh theo mức độ I, II, III, IV dưới dạng đường uống hoặc đường tiêm.
Một số loại thuốc kháng sinh thường được các bác sĩ khuyên dùng bao gồm:
- Augmentin
- Erythromycin
- Clindamycin
- Cephalexin
- Dicloxacillin
- Cloxacillin
Tất cả các loại thuốc kháng sinh đều cần được sự đồng ý và chỉ dẫn của bác sĩ mới được phép sử dụng. Sau 48-72 giờ sử dụng thuốc, bác sĩ sẽ theo dõi phản ứng của cơ thể để điều chỉnh loại kháng sinh và liều dùng phù hợp cho người bệnh.
☛ Đọc thêm: Tổng hợp thuốc kháng sinh điều trị nhiễm trùng vết thương
Sử dụng thuốc giảm đau
Nhiễm khuẩn luôn kèm theo các cơn đau đớn, khó chịu. Do đó, sử dụng thuốc giảm đau để kiểm soát cơn đau cũng được coi là một biện pháp điều trị hữu dụng.
Thuốc giảm đau gồm 3 nhóm chính:
- Thuốc giảm đau không kê đơn: Hia loại giảm đau không cần kê đơn được sử dụng nhiều nhất cho những cơn đau từ nhẹ đến trung bình là Paracetamol hoặc Tramadol.
- Thuốc giảm đau kháng viêm không steroid: Khi thuốc giảm đau thông thường không có tác dụng, bác sĩ sẽ chỉ định các loại thuốc giảm đau kèm theo cả tính kháng viêm nhưng không chứa steroid. Thông thường loại thuốc này sẽ phù hợp với những bệnh nhân có mức độ đau trung bình.
- Thuốc giảm đau gây nghiện: Với những trường hợp nhiễm khuẩn nặng, thuốc giảm đau gây nghiện được bác sĩ yêu cầu, tuy nhiên chúng chỉ được dùng ngắn hạn trong một thời gian nhất định.
Chăm sóc tại nhà
Bên cạnh việc sử dụng thuốc kháng sinh hay thuốc giảm đau, người bệnh cần phải chú ý đến việc chăm sóc vết thương trên bề mặt và nâng cao sức đề kháng của cơ thể. Điều này giúp bạn hạn chế được nguy cơ nhiễm khuẩn lan rộng và ngăn ngừa được các biến chứng nguy hiểm có thể xảy ra.
Thực hiện chăm sóc tại nhà người bệnh cần lưu ý những điều sau:
- Vệ sinh vết thương sạch sẽ tránh tình trạng lây nhiễm
- Cần loại bỏ dịch mủ nếu có để tránh nhiễm trùng vết thương
- Uống đủ nước và các chất điện giải để giúp da chắc khỏe hơn
- Ăn uống đầy đủ các chất dinh dưỡng cần thiết vừa giúp nâng cao sức đề kháng, vừa giúp vết thương mau lành.
8. Hướng dẫn các bước chăm sóc vết thương tránh nhiễm khuẩn
Khi vết thương mới hình thành, nếu bạn biết cách xử lý vết thương đúng cách, tình trạng nhiễm khuẩn sẽ không bao giờ xảy ra. Để làm được điều này, bạn cần nắm rõ được thứ tự thực hiện các bước xử lý vết thương dưới đây:
Bước 1: Vệ sinh da, loại bỏ các mô hoại tử

Việc vệ sinh vùng da bị tổn thương là điều đầu tiên cần làm để tránh tình trạng nhiễm khuẩn da mô mềm. Với những tổn thương da bình thường, bạn có thể dùng nước muối sinh lí để rửa vùng da bị thương. Tuy nhiên đối với những vết thương hở lớn, nghiêm trọng thì vệ sinh bằng nước muối là chưa đủ. Bạn nên ưu tiên các loại dung dịch rửa vết thương có công dụng làm sạch tốt hơn.
Lựa chọn dung dịch rửa vết thương Nacurgo chuyên biệt với 5 tác động ““NGỪA KHUẨN – SẠCH NHẦY – AN TOÀN – MÁT DỊU – KHỬ MÙI”. Nacurgo chai xanh có tác dụng loại bỏ màng Biofilm của vi khuẩn, từ đó giúp loại bỏ dịch nhầy, làm sạch bề mặt vết thương tốt. Do vậy, so với nước muối sinh lí, dung dịch rửa vết thương Nacurgo mang lại hiệu quả tốt hơn.
Đối với những vết thương có xuất hiện tình trạng mủ vàng, trước khi dùng Nacurgo để rửa, người bệnh có thể dụng nhíp đã được khử trùng để loại bỏ chúng. Từ đó, dung dịch sẽ thấm vào vùng da bị tổn thương và phát huy tác dụng làm sạch một cách hiệu quả.
BẤM VÀO ĐÂY” XEM ĐỊA CHỈ NHÀ THUỐC BÁN NACURGO UY TÍN
Để mua bộ sản phẩm Nacurgo giao tận nhà BẤM VÀO ĐÂY
Bước 2: Xịt Nacurgo để băng bó vùng da tổn thương
Thông thường nhắc đến băng bó, mọi người hầu hết sẽ nhớ ngay đến những băng gạc truyền thống. Tuy nhiên, cách này có thể gây ra một vài rắc rối vì băng bông có thể gây hầm bí, chính điều này có thể dẫn tới nhiễm khuẩn và khiến tình trạng này trở nên nặng hơn. Hiểu được điều này, Công ty cổ phần Công nghệ Newtech Pharm đã cho ra đời sản phẩm Nacurgo băng vết thương dạng xịt.

Nacurgo với ưu điểm vượt trội khi ứng dụng thành công công nghệ màng sinh học Polyesteramide vào sản phẩm. Màng Polyesteramide có tác dụng như một hàng rào ngăn cản sự xâm nhập của vi khuẩn, chống thấm nước, bảo vệ da.
Công nghệ màng sinh học Polyesteramide siêu thoáng – là một biện pháp thay thế hoàn hảo cho băng gạc truyền thống khi nó vừa giúp bảo vệ da nhưng lại không gây bí bách. Ngược lại vẫn được thông thoáng, từ đó làm tăng khả năng phục hồi và tránh nguy cơ nhiễm khuẩn da mô mềm.
Sử dụng xịt bảo vệ Nacurgo còn hạn chế đau đớn khi người bệnh phải thay băng gạc, bởi màng sinh học Nacurgo có khả năng tự phân hủy sau 4-5 tiếng. Lúc này, người bệnh chỉ cần xịt một lớp mới lên da, tự động vùng da bị thương sẽ được bảo vệ thêm một lớp màng, đem lại cảm giác an toàn cho người bệnh.
Ngoài ra, trong thành phần của Nacurgo còn chứa tinh nghệ nano Cucurmin và tinh chất trà xanh có tác dụng sát khuẩn, chống viêm, kích thích sự tăng sinh của tế báo, giúp vết thương mau lành.
Để tìm mua bộ sản phẩm Nacurgo có thể liên hệ các nhà thuốc phân phối trên toàn quốc “BẤM VÀO ĐÂY”
Hoặc đặt hàng online giao tận nhà “TẠI ĐÂY”
9. Theo dõi quá trình điều trị nhiễm khuẩn da mô mềm
Trong thời gian điều trị rất có thể xảy ra một số tình trạng không mong muốn. Do đó, việc quan sát, theo dõi quá trình điều trị của bệnh nhân là rất quan trọng. Một số lưu ý bạn cần nắm được trong quá trình điều trị như:
- Theo dõi các triệu chứng (bao gồm cả triệu chứng tại chỗ và toàn thân), nhìn vào đó để đánh giá tình trạng nhiễm khuẩn, khả năng phục hồi để bác sĩ kê thuốc phù hợp.
- Trong thời gian sử dụng thuốc, nếu có bất kỳ biểu hiện nào bất thường hãy báo ngay cho bác sĩ để có biện pháp khắc phục kịp thời.
- Nếu triệu chứng được kiểm soát, tình trạng cơ thể đáp ứng tốt với thuốc trong vòng từ 10-14 ngày, bạn cũng có thể báo lại với bác sĩ để có thể chuyển sang thuốc có liều nhẹ hơn. Điều này giúp đảm bảo sức khỏe không bị ảnh hưởng, đồng thời cũng tránh tình trạng lờn thuốc.
- Trong thời gian dùng thuốc phải thường xuyên kiểm tra chức năng của thận, gan theo định kỳ mà bác sĩ yêu cầu để đảm bảo chúng không bị ảnh hưởng bởi các tác dụng phụ của thuốc.
- Thời gian điều trị bệnh có thể kéo dài hoặc ngắn tùy thuộc vào mức độ nghiêm trọng của tình trạng nhiễm khuẩn.
Kết luận
Như vậy, nhiễm khuẩn da mô mềm là tình trạng không thể xem thường. Khi có bất kỳ biểu hiện khác thường, người bệnh cần lưu ý báo lại ngay cho bác sĩ để được chẩn đoán và điều trị kịp thời. Hầu hết, nhiễm khuẩn da mô mềm đều đáp ứng tốt với thuốc kháng sinh và các biện pháp chăm sóc. Tuy nhiên nếu chủ quan, người bệnh có thể đối mặt với các biến chứng nguy hiểm, thẩm chí là ảnh hưởng đến tính mạng. Ngăn chặn ngay điều này bằng cách chăm sóc vết thương ngày từ khi chúng mới hình thành bằng bộ đôi sản phẩm Nacurgo.
Mọi thắc mắc xin liên hệ qua 1800 6626 để được tư vấn miễn phí.








– Loại bỏ dịch mủ ra khỏi vết trầy
– Sát khuẩn...Xem thêm